La unitat didàctica 3 de fisiopatologia tracta sobre un dels temes que més m’agraden particularment: el sistema endocrí!
El sistema endocrí és fonamental al nostre organisme, d’aquí que la seva patologia produeixi trastorns que poden arribar a resultar molt severs. En aquesta unitat didàctica estudiarem a nivell bàsic els trastorns del metabolisme dels glúcids, amb patologies tant importants i freqüents com la diabetis o la hipercolesterolèmia.
A més, es parlarà sobre la obesitat i la desnutrició.
Val a dir que el temari està molt concentrat i per tant només es veu molt per sobre cada part del sistema endocrí. Tot i així, assentem una mica més de base al blog que ens donarà peu a poder fonamentar futurs entrades d’opinió. Relacionat amb això, ara ja podem fer una mica de vista cap enrere i revisar el que ja s’ha comentat alguna vegada sobre la leptina i com es vincula directament amb el sistema endocrí.
Ja que consta de dos grans blocs, he decidit partir la unitat en dues entrades. La d’avui se centrarà en les glàndules endocrines i el seu mecanisme de control: tiroides, suprarenals, gónades e hipòfisi. I per al futur… queda pendent la de trastorns del metabolisme, obesitat i diabetis 😉
Lectures prèvies:
- Fisiopatologia – Introducció: Salut i malaltia, etiologia i patogènia
- Fisiopatologia – Necrosi i Apoptosi
- Fisiopatologia – Inflamació i síndrome febril
- Fisiopatologia – Sistema immunològic
- Fisiopatologia – Sistema digestiu
- Fisiopatologia – Fetge, pàncrees i vies biliars
Fisiopatologia de la glàndula tiroides
La glàndula tiroide se situa anteriorment al coll a nivell de les vèrtebres C5-T1, profunda als músculs esternotiroïdals i esternohioïdal (un record d’anatomia i els termes direccionals?). Està formada per dos lòbuls -esquerre i dret- que s’uneixen per l’istme.
La tiroides produeix dues hormones: la tiroxina plasmàtica (T4) i la triiodotironina (T3). El 100% de la T4 es produeix a la glàndula, però només el 20% de la T3 s’obté per aquesta via, resultant el 80% restant producte de la conversió perifèrica de T4 cap a T3).
Tot i que la T4 és més abundant, la T3 és més potent tot i que la seva vida és més curta.
Les hormones tiroides circulen per la sang tant de manera lliure com unides a proteïnes plasmàtiques Les proteïnes que s’uneixen a les hormones tiroides són la globulina transportadora de tiroxina (TGB), la prealbúmina i la albúmina.
La TGB és la proteïna més important en aquest aspecte i té major afinitat per la T4 que la T3. Qualsevol alteració en els nivells d’aquestes proteïnes alterarà els valors de la hormona tiroide. La T4 i T3 sempre s’haurien de mesurar en la seva forma lliure (T4L i T3L) ja que aquestes són les formes metabòlicament actives de les hormones.
L’acció principal de les hormones tiroides és l’activació del metabolisme energètic.
Aprèn més
Sobre el rol en el metabolisme energètic de la tiroide amb aquesta publicació de María Jesús Obregon, 2007.
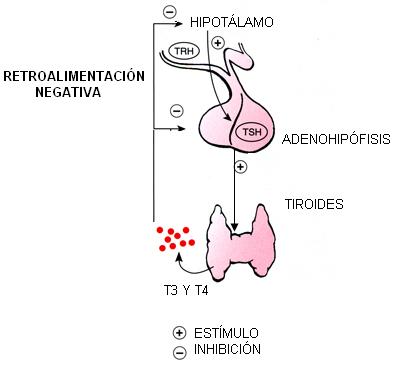
Regulació de la hormona tiroides dirigida per l’hipotàlem. Fa uns mesos ja varem veure com la leptina i els seus receptors tenen un rol importantíssim en el cicle de retroalimentació.
Existeixen diverses patologies associades a la glàndula tiroide:
Anem a veure per sobre cadascun d’ells amb una mica més de deteniment.
Goll
 Hi ha diversos tipus de goll. En el cas del goll simple es produeix un augment de la glàndula tiroide amb nivells d’hormones tiroides i de TSH normals. Pot ser multi-nodular o difús. Acostuma a ser asimptomàtic però pot donar símptomes per compressió (disfàgia, dispnea, ronquera o dolor).
Hi ha diversos tipus de goll. En el cas del goll simple es produeix un augment de la glàndula tiroide amb nivells d’hormones tiroides i de TSH normals. Pot ser multi-nodular o difús. Acostuma a ser asimptomàtic però pot donar símptomes per compressió (disfàgia, dispnea, ronquera o dolor).
El diagnòstic es realitza mitjançant l’exploració física, verificant nivells d’hormones tiroides normals i proves d’imatge (ecografia i gammagrafia tiroide serien les més importants).
Per a prevenir-lo és important recomanar dietes riques en sal o aigua iodada en àrees on hi ha dèficit de iode.
Hipotiroïdisme
Es produeix per una disminució de les hormones tiroides. La clínica és molt inespecífica (cansament, intolerància al fred, augment de pes, estrenyiment, caiguda del cabell, pell seca, pèrdua de la cua de les celles, i un llarg etcètera).
Existeixen diversos tipus d’hipotiroïdisme i, per a diagnosticar-los, és necessari mesurar els nivells d’hormona en sang per a determinar el quadre.
Segons els apunts:
| Hipotiroïdisme | TSH | T4L | T3L |
| Subclínic | Elevada | Normal | Normal |
| 1º | Elevada | Disminuïda | Disminuïda |
| 2º | Disminuïda o Normal | Disminuïda | Disminuïda |
Aprèn més
Amb aquesta publicació de Galofré et al., 2006: ‘Marcadores de la función tiroidea (I). Evaluación de la actividad glandular’. Especialment pel que fa al hipotiroïdisme subclínic, sembla haver força controvèrsia sobre el seu diagnostic i els procediments recomanats.
Hipertiroïdisme

Gammagrafia tiroide
És un excés de funció tiroide (diferent de la tirotoxicosi, que és un excés d’hormones tiroides (a la Wiki no queda massa clar…)). Existeixen diverses causes, aquí revisarem algunes de les més importants.
- Hipertiroïdisme primari o malaltia de Graves-Basedow
És la causa més freqüent, produeix nerviosisme, labilitat emocional, palpitacions, intolerància a la calor, goll difús, hipertensió i oftalmopatia de Graves i un bon grapat de símptomes més. Es diagnostica mitjançant hormones (veure quadre), elevació d’anticossos (TSI són els més característics) i proves d’imatge (com ecografia tiroide, gammagrafia tiroide amb tecneci 99). - Hipertiroïdisme secundari i terciari
Sol produir-se per l’existència d’un macroadenoma hipofisari productor de TSH. Cursa amb la clínica de l’hipertiroidisme primari, però es diferencien del primer en els nivells hormonals. Per al seu diagnòstic, a part de l’hormonal, es realitzen proves d’imatge (ecografia i gammagrafia per a determinar goll difús, ressonància magnètica (RM) per a macroadenoma hipofisari). - Crisi tirotòxica
Es produeix en pacients hipertiroids sense tractament o que no segueixen el tractament. És una situació urgent que cursa amb taquicardia o arritmies, hipotiroidisme, agitació, febre superior als 41ºC i deliri o coma.
Quadre per al diagnòstic segons nivells d’hormona tiroide:
| Hipertiroidisme | TSH | T4L | T3L |
| Subclínic | Disminuïda | Normal | Normal |
| 1º / Graves |
Disminuïda | Augmentada | Augmentada |
| 2º | Augmentada | Augmentada | Augmentada |
Fisiopatologia de les glàndules suprarenals
 Les glàndules suprarenals es troben situades al retroperitoneu sobre els ronyons. Es divideixen en dues parts: còrtex i medul·la.
Les glàndules suprarenals es troben situades al retroperitoneu sobre els ronyons. Es divideixen en dues parts: còrtex i medul·la.
L’escorça produeix:
- Mineralocorticoides, sobre tot aldosterona (capa glomerular)
- Glucocorticoides com el cortisol (capa fascicular)
- Andrògens com la testosterona (capa reticular).
A la medul·la es produeixen les catecolamines.
A continuació veurem per sobre les parts en que es divideix i la funció de les diferents hormones que produeixen aquestes glàndules:
Medul·la suprarenal
És el principal òrgan de conversió de tirosina a catecolamines, com són l’adrenalina (epinefrina) i la noradrenalina (norepinefrina). L’adrenalina es produeix en una proporció 70/30 en vers a la noradrenalina.
La medul·la suprarenal es posa en funcionament en situacions estressants, com en l’exercici físic o una situació de perill.
Alguns dels efectes més importants de l’adrenalina són l’augment de la freqüència cardíaca i del metabolisme, la vasoconstricció i la broncodilatació.
Escorça suprarenal
Zona glomerular
Secreta aldosterona i desoxicorticosterona en resposta a un descens del fluxe de sang als ronyons o a un augment dels nivells de potassi en sang. L’aldosterona ajuda a regular la pressió osmòtica i forma part del sistema renina-angiotensina-aldosterona– actuant al túbul contornejat distal de la nefrona per a regular els nivells de sodi i potassi (augmenta l’excreció de potassi i la reabsorció de sodi).
Zona fascicular
Produeix cortisol (hidrocortisona) principalment i cortisona quan és estimulada per la ACTH (hormona adrenocorticotropa). L’ACTH es produeix a la hipòfisis per estimulació del factor hipotalàmic estimulant de la hormona corticotropa (CRH).
El cortisol…
- Augmenta les concentracions de glucosa en sang (estimula la gluconeogènesi a partir d’aminoàcids i glicerol, actua com a antagonista de la insulina e inhibeix la seva alliberació, per la qual cosa els teixits no capten glucosa).
- Produeix lipòlisi (a partir dels triglicèrids produeix àcids grassos i glicerol).
- Estimula la proteòlisi (produint aminoàcids).
- Afavoreix l’eliminació renal de l’aigua.
- Inhibeix la secreció de la propiomelanocortina (precursor de la ACTH), de la CRH i la vasopressina.
Zona reticular
S’hi produeix testosterona, dihidrotestosterona (DHT), androstenediona i dehidropiandrosterona (DHEA). Aquestes hormones produeixen un augment de la massa muscular, ajuden al desenvolupament dels caràcters sexuals secundaris i estimulen el creixement cel·lular.
La patologia de la glàndula suprarenal és molt diversa. Enumerarem algunes de les més rellevants.
Síndrome de Cushing
Es produeix per un augment de glucocorticoides. Pot ser dependent de ACTH (per hipersecreció patolòtica de ACTH) o independent de ACTH (per administració exògena de ACTH). La síndrome de Cushing dependent d’ACTH es denomena Malaltia de Cushing.
Aquesta síndrome dona un morfotip molt característic: cara “de lluna plena”, giba de búfal (acumulació de greix entre les espatlles), obesitat central (predominant al tronc, manifestació més freqüent), estries de color “vermell vinós”, miopatia cortisòlica (que produeix debilitat muscular proximal), hirsutisme i virilització, fragilitat capil·lar (hematomes) i alteracions psiquiàtriques (psicosis esteroides), entre d’altres.

Aprèn més amb aquestes interessants revisions sobre la Síndrome de Cushing per l’Hospital de Pediatria de Buenos Aires (Constanzo et al., 2009) i de l’IDIMI de la Universitat de Xile (Hernández MI, 2006)
Insuficiència suprarenal
Té una clínica molt inespecífica e insidiosa, pel que el seu diagnòstic no és senzill. Produeix astènia, pèrdua de oes, anorèxia, dolor abdominal, disminució de la vellositat axil·lar i púbica. En la insuficiència primària (malaltia d’Addison) també es produeix hiperpigmentació de la pell i les mucoses.
El diagnòstic de la insuficiència suprarenal es realitza, a part de per la clínica, per proves de laboratori. Tant en la primària com en la secundària es produeix hiponatremia e hipoglucèmia. A més, en la primaria es produeix hiperpotassèmia, hipocloremia i acidosi metabòlica.
Per a diagnosticar la insuficiència suprearenal primària és d’elecció un test d’estimulació amb ACTH (elevada en la primària i normal o disminuida en la secundària) i mesurar el cortisol basal (<3 mcg confirmaria insuficiència suprearenal i >18mcg la descartaria).
És molt important tenir en compte la crisi addisoniana: nàusees amb vòmits i diarrea, astenia intensa, dolor abdominal, deshidratació e hipotensió. Pot portar al xoc i fins i tot al coma i la mort.
Hiperaldosteronisme
Se secreta aldosterona de forma continuada, pel que produeix hipertensió i augmenta el risc cardiovascular. L’hiperaldosteronisme produeix hipertensió sense edemes, hipopotassemia, hipernatremia, hipomagnesemia i alcalosi metabòlica.
Existeixen diferents tipus de hiperaldosteronisme:
| Primari | Secundari | Pseudohiperaldosteronisme | |
| Aldosterona | Augmentada | Augmentada | Disminuïda |
| Renina |
Disminuïda | Augmentada | Disminuïda |
Fisiopatologia de les glàndules paratiroides
 Les paratiroides son quatre: dues superiors i dues inferiors, i es troben en la zona posterior dels lòbuls de la glàndula tiroides.
Les paratiroides son quatre: dues superiors i dues inferiors, i es troben en la zona posterior dels lòbuls de la glàndula tiroides.
Secreten la hormona paratiroidea o parathormona (PTH) que s’encarrega de regular el calci, i ho fa de diverses maneres:
- A l’intestí
Facilita l’absorció del calci, fosfat i vitamina D - Als ossos
Augmenta la resorció de calci - Als ronyons
Redueix l’excreció de calci i augmenta l’excreció de fosfat
Existeixen diferents patologies associades:
- Hipercalcemia
La clínica varia segons sigui aguda o crònica. Pot ser asimptomàtica, crisi hipercalcèmica (aguda, amb insuficiència renal, acurtament de l’interval QT en el ECG, arítmies, obnubilació i coma) i, en les formes cròniques, calcificacions metastàsiques, nefrolitiasi, nefropatia intersticial e insuficiència renal crònica. - Hipocalcemia
Si és crònica, sol ser assimptomàtica, però de forma aguda és una urgència vital. Cursa amb tetània (signe de Trousseau i de Chvostek), ECG amb allargament de l’interval QT e inversió de la ona T, convulsions, demència, calcificacions cutànies, etc). En les proves de laboratori es pot observar hipocalcèmia amb disminució de PTH. Pot haver-hi o no hiperfosfatèmia. - Hiperparatiroidisme primari
EL més freqüent és que sigui assimptomàtic, tot i que també pot cursar amb osteopènia i osteoporosi, litiasi renal, hipertensió arterial, hiperinsulinisme i alteracions del metabolisme dels hidrats de carboni. Cursa amb PTH elevada, hipercalciuria e hipofosfatemia. És important esbrinar quina és la glàndula que funciona poc, per a poder operar-la. És important evitar els excessos de calci a la dieta.
Fisiopatologia de les gònades
 Els trastorns de la diferenciació sexual tenen el seu origen en la vida fetal. Una de les funcions del cromosoma Y és secretar substància inhibidora de les estructures Müllerianes (trompes de falopi, úter i part superior de la vagina) i testosterona (que estimula les estructures wolffianes: epidídim, conductes deferents i vesícules seminals).
Els trastorns de la diferenciació sexual tenen el seu origen en la vida fetal. Una de les funcions del cromosoma Y és secretar substància inhibidora de les estructures Müllerianes (trompes de falopi, úter i part superior de la vagina) i testosterona (que estimula les estructures wolffianes: epidídim, conductes deferents i vesícules seminals).
En absència de testosterona, es desenvolupen els genitals femenins.
Existeixen 3 grans grups de trastorns:
- Alteracions del sexe cromosòmic
Síndrome de Klinefelter, de Turner i Hermafroditisme verdader - Alteracions del sexe gonadal
Desgenèsia gonadal pura (cariotip 46XX, absència de testosterona i estrògens, per tant hi ha un desenvolupament femení amb infantilisme). - Alteracions del sexe fenotípic
El cariotip és variable. En el mateix individu existeixen testicles i ovaris.
Aprèn més
Amb els següents capítols del llibre de formació de postgrau de la Sociedad Española de Endrocrinología y Pediatría (SEEP) o aquesta publicació de Parera et al., 2011: ‘Anomalías de la diferenciación sexual’.
Fisiopatologia hipofisària
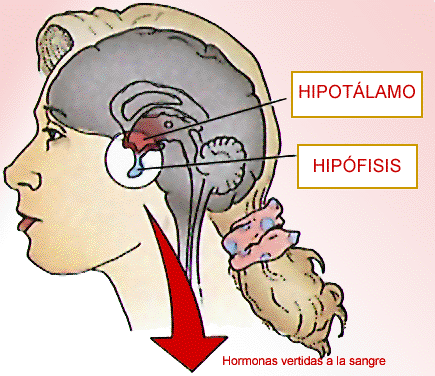 La hipòfisi també es coneix com la glàndula pituïtària i forma parte de l’eix hipotàlem-hipofisiari-glandular (HPque regula la funció de la resta d’hormones. Es troba situat a la sella turca, a l’os esfenoide.
La hipòfisi també es coneix com la glàndula pituïtària i forma parte de l’eix hipotàlem-hipofisiari-glandular (HPque regula la funció de la resta d’hormones. Es troba situat a la sella turca, a l’os esfenoide.
Varem veure una entrada breu sobre la hipòfisis pel treball de grup d’anatomia del curs passat.
Les seves patologies principals són:
- Hipopituitarisme
És una patologia de la hipòfisi anterior. Hi ha diverses causes possibles: tumors, alteracions vasculars (Síndrome de Sheehan: necrosi hipofisàries postpart), infeccions, granulomes, síndrome de cadira turca buida, … Cal pensar en aquesta malaltia si el pacient comenta alteracions visuals (hemianòpsia bitemporal) i clínica d’alteracions hormonals:- Per dèficit de GH apareix disminució de la massa magra, augment del greix abdominal, disminució de la densitat òssia i atròfia cutània; en nens, es produeix un dèficit del creixement.
- La clínica de la FSH i LH varia segons sigui home, dona premenopàusica i dona postmenopàusica. En homes es produeix impotència, infertilitat i disminució de la grandària dels testicles, encara que en tots es produeix una disminució de la libido i del borrissol axil·lar i pubià. En dones premenopàusiques hi infertilitat i oligomenorrea. En dones postmenopàusiques no dóna clínica.
- El dèficit de TSH produeix hipotiroïdisme, ja explicat en apartats anteriors.
- La disminució d’ACTH produeix insuficiència suprarenal. La insuficiència suprarenal és secundària, de manera que cursa amb hiperpigmentació i no té hipopotassèmia.
- El diagnòstic es realitza mesurant FSH, LH, estradiol, testosterona, THS i T3 i T4 lliure.
- Adenoma hipofisiari
Solen ser benignes i de creixement lent. Són pacients amb cefalea i alteracions visuals (hemianòpsia bitemporal). La clínica és deguda al dèficit de hormonal (explicat en l’apartat anterior). A més, es pot produir un augment de la PRL per compressió de la tija hipofisari. S’ha de fer un estudi hormonal, un campimetria oftalmològica i una prova d’imatge (d’elecció RMN). - Acromegàlia
Es produeix per augment de la GH causa d’un adenoma hipofisiari. És molt característic el creixement de les parts acres i de les parts toves (cardiomegàlia, goll, augment de peus i mà, maloclusió dental per prognatisme). També tenen HTA, cefalea, DM tipus 2, galactorrea, alteracions menstruals, … És important fer colonoscòpia als majors de 50 anys, ja que tenen més risc de càncer de còlon. El diagnòstic és analític i d’imatge. Hi ha d’haver IGF-1 elevada sense supressió de GH. Cal fer un RMN cranial, ja que la causa més freqüent és l’adenoma hipofisari, i una campimetria visual, perquè l’adenoma pot causar alteracions del camp visual. -
Hiperprolactinèmia
És la patologia hipofisària més freqüent. La causa més comuna és l’embaràs, encara que existeixen moltes altres causes, entre elles fàrmacs, estrès, relacions sexuals i estimulació del mugró. El diagnòstic es realitza obtenint una prolactina major de 25mcg / l. -
Prolactinoma
És l’adenoma hipofisari més freqüent, i el prolactinoma més freqüent és el microprolactinoma. En els homes solen ser macroprolactinomas perquè van al metge més tard i es retarda el diagnòstic. En dones es produeix galactorrea i hipogonadisme hipogonadotropo (osteoporosi, oligomenorrea, disminució de la libido i infertilitat). En ser microadenomas, és rar que produeixi alteracions visuals. L’adenoma pot augmentar durant l’embaràs. Els homes van per cefalea i alteracions visuals, de manera que es diagnostiquen quan ja són macroadenomas. Si preguntem per antecedents personals, també tenen infertilitat, impotència i disminució de la libido. És estrany la ginecomàstia i la galactorrea. El diagnòstic es realitza amb els valors de PRL elevats. -
Diabetis Insípida
La clínica és de poliúria, nictúria i polidípsia. Són pacients que beuen molta aigua. Cal diferenciar la potomania (pacients sans que beuen aigua per compulsió), la diabetis insípida neurogènica o central i la diabetis insípida nefrogènica. Per diferenciar cal comparar l’osmolaritat urinària amb la plasmàtica després de la restricció hídrica i d’administrar ADH.
Recursos extra
Per acabar, un vídeo curtet que resumeix no tots però com a mínim alguns dels conceptes de la unitat.
I recordeu que podeu jugar amb l’autoavaluació de la tercera unitat de fisiopatologia si voleu practicar una mica amb els conceptes 😉











